Syndrom Raynauda to dolegliwość, która objawia się nagłym skurczem naczyń krwionośnych, prowadzącym do charakterystycznych zmian koloru palców. Zrozumienie jego objawów jest kluczowe dla wczesnego rozpoznania i podjęcia odpowiednich kroków, aby poprawić komfort życia i uniknąć powikłań.
Jak rozpoznać syndrom Raynauda kluczowe objawy i ich przebieg
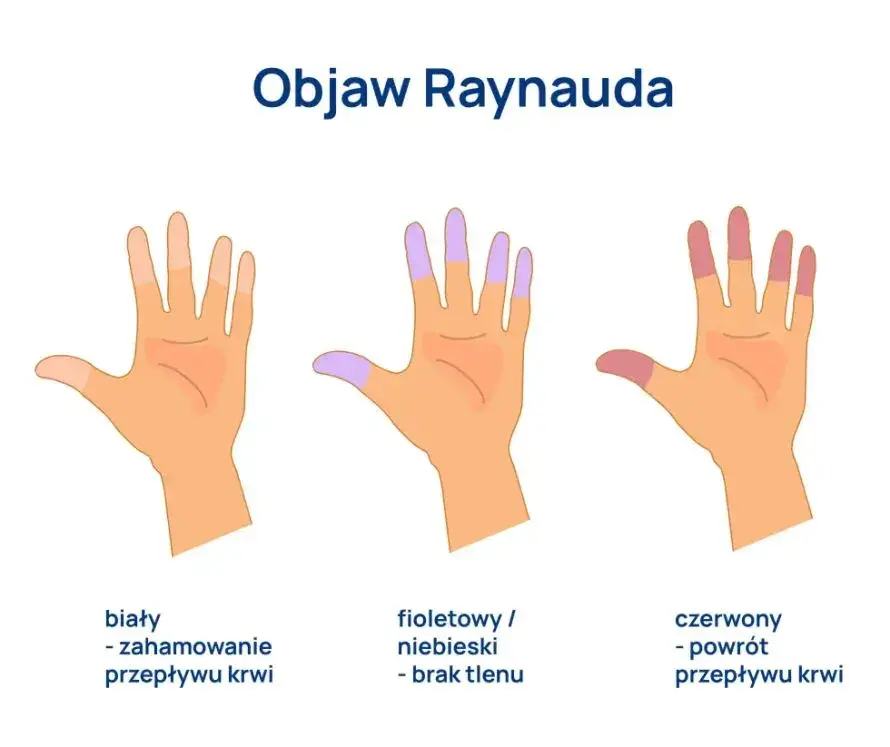
- Syndrom Raynauda to zaburzenie naczynioruchowe, najczęściej dotyczące palców rąk i stóp, charakteryzujące się trójfazowym przebiegiem napadu.
- Typowy napad obejmuje kolejno zblednięcie, zasinienie, a następnie zaczerwienienie palców, często z towarzyszącym mrowieniem, drętwieniem i bólem.
- Głównymi czynnikami wyzwalającymi objawy są zimno i silny stres, ale także wibracje czy palenie papierosów.
- Wyróżnia się postać pierwotną (łagodną, bez znanej przyczyny) oraz wtórną, która jest objawem innej, często poważnej choroby, np. autoimmunologicznej.
- Objawy alarmowe, takie jak owrzodzenia na opuszkach palców, powinny skłonić do natychmiastowej konsultacji lekarskiej.
- Diagnostyka obejmuje wywiad, badanie fizykalne, kapilaroskopię oraz badania krwi w celu wykluczenia wtórnej postaci syndromu.
Syndrom Raynauda, znany również jako objaw Raynauda, to zaburzenie naczynioruchowe charakteryzujące się napadowym skurczem małych tętniczek, głównie w obrębie palców rąk i stóp. Szacuje się, że w Polsce problem ten może dotyczyć od kilku do nawet 20% populacji, częściej kobiet niż mężczyzn. Zrozumienie tego, co dzieje się z naczyniami krwionośnymi podczas napadu, jest pierwszym krokiem do radzenia sobie z tą przypadłością.
Czym jest syndrom Raynauda i dlaczego dłonie zmieniają kolor
Syndrom Raynauda to stan, w którym dochodzi do nadmiernego, nagłego skurczu małych naczyń krwionośnych, przede wszystkim tych zaopatrujących palce u rąk i nóg. Kiedy naczynia się kurczą, przepływ krwi jest ograniczony lub całkowicie zablokowany, co prowadzi do widocznych zmian w kolorze skóry.
Definicja prostymi słowami: nagły skurcz naczyń krwionośnych
Mówiąc najprościej, syndrom Raynauda to taka sytuacja, gdy małe tętniczki w palcach nagle się zaciskają, jakby zaciskała się mocno pięść. Ten skurcz sprawia, że krew przestaje do nich dopływać, co wywołuje charakterystyczne objawy.
Kogo najczęściej dotyka ten problem? Statystyki i grupy ryzyka w Polsce
Jak już wspomniałem, syndrom Raynauda częściej diagnozowany jest u kobiet. Dotyka on osób w różnym wieku, ale szczyt zachorowań przypada na okres między 15. a 30. rokiem życia, zwłaszcza w przypadku postaci pierwotnej. Dane z Polski sugerują, że problem ten może dotyczyć nawet do 20% populacji, co pokazuje, jak powszechna jest to dolegliwość.
Choroba a zespół Raynauda: kluczowa różnica, którą musisz znać
Ważne jest, aby rozróżnić dwie główne formy tego zaburzenia. Mówimy o chorobie Raynauda (postać pierwotna), gdy nie jesteśmy w stanie zidentyfikować żadnej konkretnej przyczyny tych napadów. Jest to zazwyczaj łagodniejsza forma, która nie prowadzi do poważnych uszkodzeń tkanek. Jest to najczęstsza postać, stanowiąca około 80% wszystkich przypadków.
Z drugiej strony mamy zespół Raynauda (postać wtórna). Tutaj napady skurczu naczyń są objawem innej, często poważniejszej choroby. Może to być na przykład jedna z chorób autoimmunologicznych, takich jak twardzina układowa, toczeń czy reumatoidalne zapalenie stawów. W takich przypadkach objawy mogą być bardziej nasilone i wiązać się z ryzykiem powikłań.
Jak rozpoznać napad Raynauda: przewodnik po objawach
Najbardziej charakterystyczną cechą syndromu Raynauda są zmiany w kolorze skóry palców, które pojawiają się w określonej kolejności. Obserwacja tych zmian jest kluczowa dla postawienia wstępnej diagnozy.
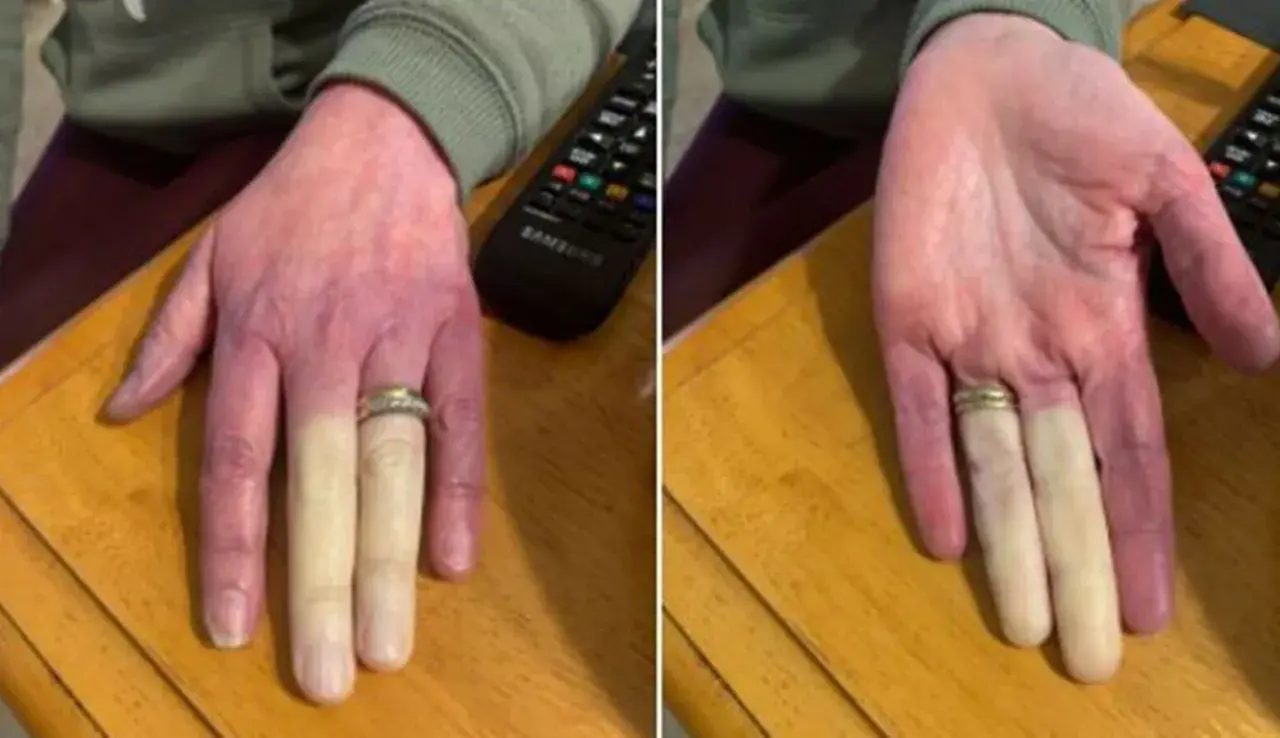
Faza 1: Zblednięcie dlaczego palce stają się "jak u trupa"?
Pierwsza faza napadu to gwałtowny skurcz naczyń krwionośnych. Krew przestaje dopływać do palców, co powoduje, że skóra staje się blada, zimna i często towarzyszy temu uczucie drętwienia lub mrowienia. Palce mogą wyglądać jakby były pozbawione życia, stąd to potoczne określenie.
Faza 2: Zasinienie skąd bierze się niebieski kolor skóry?
Gdy dopływ krwi jest zablokowany przez dłuższy czas, tkanki zaczynają cierpieć z powodu braku tlenu. Krew, która pozostaje w naczyniach żylnych, staje się ciemniejsza, a skóra przybiera charakterystyczny sinoniebieski odcień. To sygnał, że krążenie jest mocno upośledzone.
Faza 3: Zaczerwienienie bolesny powrót krążenia
Kiedy skurcz naczyń w końcu ustępuje, następuje gwałtowne rozszerzenie tętniczek. Ciepła krew z powrotem napływa do palców, co powoduje ich zaczerwienienie. Ta faza często wiąże się z uczuciem gorąca, pulsowaniem, a czasem nawet z bólem, ponieważ tkanki dochodzą do siebie.
Jakie inne dolegliwości mogą towarzyszyć zmianie kolorów? (mrowienie, ból, drętwienie)
- Mrowienie i drętwienie palców
- Uczucie zimna w dotkniętych kończynach
- Ból, szczególnie podczas powrotu krążenia (faza zaczerwienienia)
- Czasem uczucie pieczenia
Te dodatkowe objawy, choć nie zawsze występują, mogą znacząco wpływać na komfort życia pacjenta.
Nie tylko dłonie i stopy: gdzie jeszcze pojawiają się objawy Raynauda
Chociaż najczęściej syndrom Raynauda manifestuje się na palcach rąk i stóp, warto wiedzieć, że objawy mogą pojawić się również w innych miejscach, gdzie występują małe naczynia krwionośne.
Nos, uszy, a nawet usta nietypowe lokalizacje objawów
- Nos (zwłaszcza czubek i skrzydełka)
- Uszy (brzegi małżowin)
- Wargi i brodawki sutkowe
Choć te lokalizacje są rzadsze, ich pojawienie się również może być związane z syndromem Raynauda i wymaga uwagi lekarza.
Związek objawów z konkretnymi palcami czy to ma znaczenie?
Zazwyczaj syndrom Raynauda dotyczy symetrycznie palców obu rąk i nóg. Co ciekawe, kciuki są często oszczędzone, czyli nie wykazują objawów. Jeśli zmiany pojawiają się tylko na jednej ręce lub nodze, może to być sygnał wskazujący na wtórną postać syndromu.
Co wywołuje objawy Raynauda: poznaj czynniki spustowe
Zrozumienie czynników, które prowokują napady, jest kluczowe w profilaktyce i radzeniu sobie z syndromem Raynauda. Pozwala to na świadome unikanie sytuacji, które mogą wywołać nieprzyjemne objawy.
Zimno wróg numer jeden Twoich naczyń krwionośnych
Absolutnie najczęstszym i najbardziej oczywistym czynnikiem wyzwalającym napady jest ekspozycja na niską temperaturę. Nawet niewielkie ochłodzenie, na przykład podczas otwierania lodówki czy wychodzenia na krótki czas na zewnątrz w chłodny dzień, może wywołać reakcję naczyń krwionośnych.
Stres i silne emocje jak psychika wpływa na Twoje krążenie?
Nie tylko zimno, ale także silne emocje mogą być katalizatorem napadów syndromu Raynauda. Stres, zdenerwowanie, a nawet ekscytacja mogą spowodować skurcz naczyń krwionośnych. To pokazuje, jak silny jest związek między naszym układem nerwowym a krążeniem.
Wibracje, leki, kofeina ukryci winowajcy codziennych napadów
- Wibracje: Długotrwała ekspozycja na wibracje, na przykład podczas pracy z narzędziami mechanicznymi (młoty pneumatyczne, piły), może uszkadzać naczynia krwionośne i prowokować objawy.
- Palenie papierosów: Nikotyna zawarta w papierosach powoduje zwężenie naczyń krwionośnych, co znacząco nasila objawy syndromu Raynauda.
- Niektóre leki: Pewne leki, na przykład beta-blokery, leki stosowane w chemioterapii czy preparaty zawierające ergotaminę, mogą wywoływać lub nasilać objawy.
- Kofeina: U niektórych osób nadmierne spożycie kofeiny może również wpływać na reaktywność naczyń.
Kiedy objawy powinny cię zaniepokoić: sygnały alarmowe
Chociaż syndrom Raynauda często jest łagodnym zaburzeniem, pewne objawy powinny skłonić do pilnej konsultacji lekarskiej, ponieważ mogą wskazywać na jego wtórną postać i potencjalne powikłania.
Asymetria objawów dlaczego atak na jednej dłoni to ważny sygnał?
Jeśli zauważysz, że objawy syndromu Raynauda pojawiają się tylko na jednej ręce lub nodze, jest to ważny sygnał ostrzegawczy. Asymetria może sugerować, że przyczyną problemu nie jest ogólna reakcja organizmu na zimno, ale raczej lokalne zaburzenie, na przykład związane z chorobą podstawową.
Trudno gojące się ranki i owrzodzenia na opuszkach objaw, którego nie wolno ignorować
Najpoważniejszym powikłaniem syndromu Raynauda są owrzodzenia, czyli trudno gojące się rany, które mogą pojawić się na opuszkach palców. W skrajnych przypadkach może dojść nawet do martwicy tkanki. Są to objawy wymagające natychmiastowej interwencji medycznej, ponieważ świadczą o znacznym niedokrwieniu i mogą prowadzić do trwałych uszkodzeń.
Objawy towarzyszące: bóle stawów, zmiany skórne, osłabienie
- Bóle stawów i mięśni
- Zmiany skórne, takie jak pogrubienie skóry, obrzęki
- Uczucie ogólnego osłabienia i zmęczenia
- Gorączka
- Objawy ze strony innych narządów (np. problemy z przełykaniem, duszności)
Jeśli syndromowi Raynauda towarzyszą takie objawy, może to wskazywać na obecność choroby układowej tkanki łącznej, która wymaga specjalistycznego leczenia.
Jak lekarz stawia diagnozę: kluczowe badania
Postawienie diagnozy syndromu Raynauda, a co ważniejsze, odróżnienie postaci pierwotnej od wtórnej, wymaga od lekarza zebrania dokładnego wywiadu i przeprowadzenia odpowiednich badań. To kluczowy etap, aby dobrać właściwe postępowanie.
Wywiad lekarski o co zapyta Cię specjalista?
Pierwszym i niezwykle ważnym krokiem jest szczegółowy wywiad lekarski. Lekarz zapyta o charakterystykę objawów: kiedy się pojawiają, jak długo trwają, co je wywołuje, a co łagodzi. Zapyta również o inne choroby, które pacjent może mieć, przyjmowane leki, a także o styl życia, w tym o palenie papierosów. Badanie fizykalne, podczas którego lekarz oceni wygląd skóry i naczyń, również jest bardzo istotne.
Kapilaroskopia bezbolesne badanie, które mówi wszystko o Twoich naczynkach
Jednym z kluczowych badań w diagnostyce syndromu Raynauda jest kapilaroskopia. Polega ona na oglądaniu pod powiększeniem (najczęściej mikroskopem) naczyń krwionośnych w wałach paznokciowych. Jest to badanie całkowicie bezbolesne i nieinwazyjne. Pozwala ono ocenić kształt, wielkość i rozmieszczenie kapilar, a także wykryć ewentualne zmiany typowe dla chorób układowych, co jest nieocenione w różnicowaniu postaci pierwotnej i wtórnej.
Badania z krwi w poszukiwaniu ukrytej przyczyny problemu
Aby wykluczyć lub potwierdzić choroby podstawowe, które mogą być przyczyną zespołu Raynauda, lekarz może zlecić szereg badań krwi. Należą do nich:
- Morfologia krwi: Podstawowe badanie oceniające skład krwi.
- OB i CRP: Wskaźniki stanu zapalnego w organizmie.
- Przeciwciała przeciwjądrowe (ANA): Ich obecność może sugerować chorobę autoimmunologiczną, taką jak toczeń czy twardzina.
- Badania w kierunku specyficznych chorób autoimmunologicznych: W zależności od podejrzeń lekarza, mogą być wykonane dodatkowe testy.
Wyniki tych badań pomagają lekarzowi zrozumieć, czy syndrom Raynauda jest samodzielnym problemem, czy też objawem innej, ukrytej choroby.
Życie z syndromem Raynauda: minimalizowanie objawów i codzienna troska
Choć syndrom Raynauda może być uciążliwy, odpowiednie postępowanie i zmiana nawyków mogą znacząco poprawić jakość życia pacjentów. Kluczem jest profilaktyka i szybka reakcja na pojawiające się objawy.
Złote zasady profilaktyki: ciepłe rękawiczki to podstawa
- Unikanie zimna: To absolutna podstawa. Należy unikać przebywania na mrozie, a w chłodne dni zawsze nosić ciepłe rękawiczki (najlepiej dwie pary cienkie i grube), czapkę oraz szalik.
- Ciepłe obuwie: Również stopy są narażone, dlatego ważne jest noszenie ciepłych skarpet i nieprzemakalnych butów.
- Ochrona przed wilgocią: Wilgoć potęguje uczucie zimna, dlatego należy unikać moczenia rąk i stóp.
- Unikanie wibracji: Jeśli praca wiąże się z narażeniem na wibracje, należy stosować odpowiednie środki ochrony.
Dbanie o stałe utrzymanie odpowiedniej temperatury ciała jest najskuteczniejszą metodą zapobiegania napadom.
Sposoby na szybkie złagodzenie napadu
Gdy napad już wystąpi, najważniejsze jest stopniowe ogrzewanie dotkniętych części ciała. Należy unikać gwałtownego ogrzewania, np. gorącej wody, ponieważ może to spowodować ból. Najlepiej jest schować dłonie pod pachę, zanurzyć je w letniej wodzie lub po prostu ogrzać je ciepłym powietrzem. Delikatny masaż może również pomóc w przywróceniu krążenia.
Znaczenie rzucenia palenia i unikania innych używek
Palenie papierosów jest jednym z największych wrogów osób z syndromem Raynauda. Nikotyna silnie zwęża naczynia krwionośne, co znacząco nasila objawy i zwiększa ryzyko powikłań. Dlatego rzucenie palenia jest absolutnie kluczowe dla każdego pacjenta z tą dolegliwością. Podobnie należy ograniczyć spożycie alkoholu i kofeiny, które również mogą wpływać na naczynia krwionośne.